Se você sente dor na lombar e não sabe o que fazer, veio ao lugar certo. Este tipo de dor é uma das principais reclamações nos consultórios de ortopedia e se manifesta na região inferior da coluna. Muitas vezes o sintoma não está associado a condições graves e desaparece depois de algum tempo.
Mas há casos em que a dor é persistente e irradia para outras áreas, como glúteos, pernas e joelhos, além de piorar diante de movimentos simples, como sentar ou levantar. Isso exige uma investigação mais profunda para definir as causas e ter acesso ao melhor tratamento.
Neste artigo, reunimos os principais fatores que levam às dores lombares e quais são os principais tratamentos conservadores e cirúrgicos. Acompanhe!
O que leva a ter dor na região lombar?
Estima-se que a dor na lombar ou lombalgia irá afetar 84% da população ao longo da vida. Mas este problema tão comum não está associado a uma única causa. Na verdade, há diversas situações que podem desencadear o sintoma, e conhecer os principais é o primeiro passo para livrar-se da dor.
Como é a dor na lombar por inflamação? Características clínicas e causas mais comuns
A dor na lombar de origem inflamatória apresenta características distintas que ajudam a diferenciar este quadro de outras causas mecânicas. Ao contrário da dor mecânica, que piora com o movimento, a dor inflamatória tende a melhorar com a atividade física e piorar durante o repouso prolongado.
Um dos sinais mais marcantes é a rigidez matinal que dura mais de 30 minutos após acordar. O paciente relata dificuldade para sair da cama e necessita de um período de “aquecimento” até conseguir movimentar-se adequadamente. Esta característica é típica de condições inflamatórias, como espondilite anquilosante e outras espondiloartrites.
A inflamação na região lombar também pode estar relacionada a processos infecciosos, como discite ou osteomielite vertebral. Nestes casos, além da dor persistente, o paciente pode apresentar febre, calafrios e sintomas sistêmicos que indicam um quadro infeccioso ativo.
Condições autoimunes representam outra categoria importante. Nestas situações, o sistema imunológico ataca as estruturas da coluna, gerando inflamação crônica que se manifesta com dor noturna intensa e rigidez progressiva.
Diferenças entre dor inflamatória e mecânica
A dor mecânica surge após esforço físico, ou após permanecer em posições prolongadas, e melhora com o repouso. Já a dor inflamatória não respeita este padrão, mantendo-se presente mesmo durante períodos de inatividade e frequentemente despertando o paciente durante a noite.
Outro aspecto relevante é a idade de início dos sintomas, sobretudo quando há dor na lombar persistente. Quadros inflamatórios costumam acometer pessoas mais jovens, geralmente abaixo dos 45 anos, enquanto causas degenerativas predominam em faixas etárias mais avançadas.
A resposta ao tratamento também difere significativamente. Anti-inflamatórios não esteroidais proporcionam alívio importante na dor inflamatória, enquanto podem ter efeito limitado em causas puramente mecânicas ou degenerativas.

Dor na lombar por má postura: o que fazer?
Talvez você já tenha considerado a relação entre dor na lombar e má postura, mas o que fazer neste caso? A resposta começa com a correção dos hábitos que podem estar prejudicando a sua coluna.
Pois a má postura é uma das principais razões para as dores nessa região, já que a posição inadequada cria uma pressão extra no local. Por isso, pessoas que trabalham sentadas ou em uma posição repetitiva por muito tempo precisam se lembrar de corrigir a postura e fazer alongamentos frequentes.
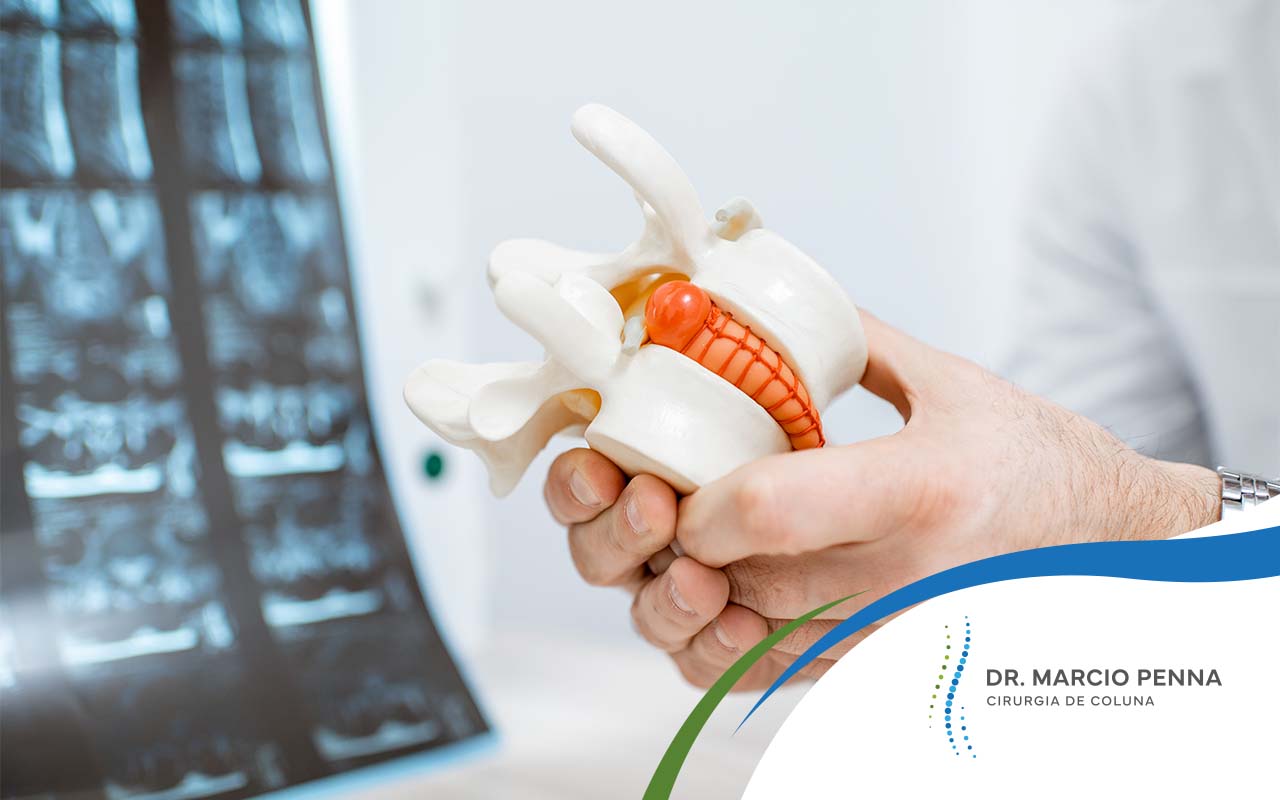
Hérnia de disco
A hérnia de disco é mais comum na região lombar, por ser uma área da coluna vertebral com muita mobilidade. O problema é caracterizado pela expansão do tecido fibroso dos discos entre as vértebras. Isso faz com as terminações nervosas no canal vertebral comecem a ser pressionadas, provocando dor.
Em alguns casos o disco pode até se romper, o que piora o quadro, já que o líquido gelatinoso em seu interior escapa.
Fratura na coluna
Após quedas ou impactos, a dor sentida na região lombar pode ser um indício de alguma fratura ou fissura em uma das vértebras da coluna. Neste caso, a busca por um médico de coluna se torna ainda mais urgente, pois o quadro pode piorar rapidamente, caso o paciente não receba os devidos cuidados.
Dor na lombar por causa da obesidade: o que fazer?
Quando a obesidade é um dos fatores que desencadeia a dor na lombar, a primeira dica sobre o que fazer é perder peso. Assim a pressão na região diminui e a pessoa ganha mais mobilidade para se alongar e fazer exercícios físicos que contribuam para o fortalecimento da região.
Dor na lombar com irradiação para o pé: quando pensar em ciatalgia e radiculopatia
A dor na lombar, que se estende até o pé, representa um sinal de comprometimento neurológico que merece atenção especial. Este padrão de irradiação sugere acometimento do nervo ciático, a estrutura nervosa mais longa do corpo humano, que se origina na região lombar e desce por toda a perna.
A ciatalgia caracteriza-se por dor em trajeto específico que percorre a região posterior da coxa, lateral da perna e pode alcançar o dorso ou a planta do pé. A intensidade varia desde um leve formigamento até uma dor lancinante que impossibilita a marcha.
Quando a raiz nervosa está comprimida na sua origem espinhal, denominamos o quadro de radiculopatia. Esta condição provoca não apenas dor, mas também alterações sensitivas como formigamento, dormência e sensação de queimação ao longo do trajeto do nervo afetado.
Causas de compressão do nervo ciático
A hérnia de disco lombar representa a causa mais frequente de ciatalgia em adultos jovens. O material do disco intervertebral desloca-se e comprime a raiz nervosa, desencadeando sintomas característicos que pioram ao tossir, espirrar ou evacuar.
Em pacientes acima de 60 anos, a estenose do canal lombar assume protagonismo. O estreitamento progressivo do canal vertebral comprime múltiplas raízes nervosas, gerando dor bilateral que piora ao caminhar e melhora ao sentar ou inclinar o tronco para frente.
A síndrome do piriforme também merece destaque. Este músculo localizado na região glútea pode comprimir o nervo ciático em seu trajeto, mimetizando sintomas semelhantes aos da compressão na coluna.
Sinais que indicam comprometimento neurológico grave
A presença de fraqueza muscular progressiva no pé ou perna constitui um sinal de alerta importante. Dificuldade para ficar na ponta dos pés ou para levantar o pé do chão sugere lesão nervosa significativa que pode evoluir para sequelas permanentes.
Alterações no controle esfincteriano, como dificuldade para urinar ou evacuar, indicam a síndrome da cauda equina, uma emergência neurocirúrgica que exige intervenção imediata para evitar lesões irreversíveis.
Dor na lombar associada à dor no glúteo: principais diagnósticos diferenciais
A dor na lombar, que se acompanha de desconforto na região glútea, apresenta diversas possibilidades diagnósticas que precisam ser adequadamente diferenciadas. A identificação correta da origem dos sintomas orienta o tratamento mais eficaz para cada situação.
A articulação sacroilíaca representa um foco comum de dor nesse local. Esta articulação conecta o sacro aos ossos da pelve e pode inflamar-se por sobrecarga, trauma ou condições degenerativas, gerando dor que irradia para o glúteo e parte posterior da coxa.
Problemas musculoesqueléticos nos músculos glúteos também provocam sintomas semelhantes. Contraturas, pontos-gatilho miofasciais e tendinopatias dos músculos glúteos podem gerar dor local, que se confunde com problemas vertebrais.
Síndrome facetária e sua apresentação clínica
As articulações facetárias entre as vértebras lombares podem desenvolver artrose e inflamação, especialmente após movimentos repetitivos de rotação ou extensão da coluna. A dor facetária caracteriza-se por desconforto paravertebral, que piora ao inclinar o tronco para trás.
Esta condição frequentemente irradia para a região glútea ipsilateral, mas raramente desce além do joelho. A dor tende a piorar ao final do dia e após períodos prolongados em pé.
O diagnóstico diferencial inclui bloqueio anestésico das facetas, procedimento que alivia temporariamente a dor quando estas articulações são a fonte primária dos sintomas.
Bursite trocantérica e dor referida
A bursite do trocânter maior do fêmur, apesar de localizar-se no quadril, pode manifestar-se como dor que o paciente interpreta como lombar. A inflamação da bursa gera desconforto na região lateral do quadril que irradia para o glúteo e face lateral da coxa.
Características que ajudam a identificar este quadro incluem dor ao deitar sobre o lado afetado, desconforto ao subir escadas e sensibilidade à palpação na proeminência óssea lateral do quadril.
Contrações musculares e dor na lombar: espasmo, sobrecarga e pontos-gatilho
As contrações musculares involuntárias representam uma resposta comum do organismo a lesões ou sobrecargas na região lombar. O espasmo muscular funciona como mecanismo de proteção, limitando movimentos que poderiam agravar uma lesão subjacente.
A musculatura paravertebral lombar, quando submetida a esforços excessivos ou movimentos bruscos, desenvolve contrações sustentadas que geram dor intensa e limitação funcional significativa. Este quadro frequentemente surge após levantamento inadequado de peso ou movimentos de torção do tronco.
Os pontos-gatilho miofasciais consistem em áreas hipersensíveis dentro de bandas musculares tensas que provocam dor local e referida. Na região lombar, estes pontos podem gerar padrões de dor que se estendem para nádegas, quadris e até mesmo para os membros inferiores.
Mecanismos de sobrecarga muscular lombar
A fadiga muscular por manutenção prolongada de posturas inadequadas representa causa frequente de espasmo. Trabalhar muitas horas sentado sem suporte lombar adequado sobrecarrega a musculatura profunda das costas, predispondo a contrações involuntárias.
Desequilíbrios musculares entre a musculatura anterior e posterior do tronco também contribuem para sobrecargas. Quando os músculos abdominais estão fracos em relação aos músculos lombares, cria-se uma descompensação que favorece lesões e espasmos.
A desidratação e as deficiências eletrolíticas, particularmente de magnésio e potássio, aumentam a suscetibilidade a cãibras e espasmos musculares que podem afetar a região lombar.
Abordagem terapêutica para espasmos musculares
O tratamento inicial inclui aplicação de calor local, que promove vasodilatação e relaxamento muscular. Compressas mornas ou bolsas térmicas aplicadas por 15 a 20 minutos ajudam a aliviar a contratura.
Alongamentos suaves e progressivos auxiliam na liberação das bandas musculares tensas. Movimentos de flexão, extensão e rotação controlada da coluna, executados lentamente, promovem relaxamento gradual da musculatura.
Técnicas de liberação miofascial, realizadas por fisioterapeutas especializados, podem desativar pontos-gatilho e restaurar o comprimento normal das fibras musculares contraídas.
Dor na lombar e colchão: o que a evidência sugere sobre firmeza e conforto
A relação entre a qualidade do colchão e a dor na lombar tem sido objeto de diversos estudos científicos que buscam orientar escolhas mais adequadas. Contrariamente à crença popular de que colchões extremamente firmes seriam ideais, as evidências apontam para uma realidade mais nuançada.
Pesquisas demonstram que colchões de firmeza média proporcionam melhor alívio do desconforto quando comparados a opções muito firmes ou muito macias. A firmeza média permite que a coluna mantenha suas curvaturas naturais durante o sono, distribuindo pressão de forma mais equilibrada.
Colchões excessivamente firmes criam pontos de pressão concentrados nos ombros e quadris, forçando a coluna lombar a posições não fisiológicas. Por outro lado, colchões muito macios não oferecem suporte adequado, permitindo que a coluna afunde excessivamente.
Características ideais de um colchão para quem tem dor na lombar
O colchão deve acomodar as curvaturas naturais da coluna enquanto distribui uniformemente o peso corporal. Materiais como espuma viscoelástica de densidade adequada ou molas ensacadas individualmente tendem a oferecer esse equilíbrio.
A posição preferencial de sono também influencia a escolha. Pessoas que dormem de lado beneficiam-se de colchões ligeiramente mais macios que acomodam ombros e quadris, enquanto quem dorme de barriga para cima pode preferir firmeza um pouco maior.
A durabilidade e manutenção adequada do colchão são igualmente importantes. Os colchões devem ser substituídos a cada 7 a 10 anos, pois perdem gradualmente suas propriedades de suporte, podendo agravar problemas lombares.
Posicionamento durante o sono e uso de travesseiros
Dormir de lado com um travesseiro entre os joelhos ajuda a manter o alinhamento da pelve e reduz a tensão na região lombar. Esta posição, portanto, distribui o peso de forma mais equilibrada pela superfície de contato com o colchão.
Para quem prefere dormir de barriga para cima, posicionar um travesseiro sob os joelhos reduz a lordose lombar excessiva e alivia a pressão sobre as estruturas da coluna.
A altura do travesseiro de cabeça também merece atenção. Um travesseiro muito alto ou muito baixo altera o alinhamento de toda a coluna, podendo contribuir indiretamente para desconforto lombar.
Quando a dor na lombar é preocupante?
A lombalgia é preocupante quando se inicia após um grande impacto na região, como em um acidente de carro. A dor também deve ser avaliada com atenção quando começa a interferir nas atividades diárias, prejudica a movimentação e até interfere no sono.
Em qualquer um desses casos, a recomendação é procurar um médico imediatamente.
Sinais de alerta na dor na lombar: quando investigar causas graves
A dor na lombar, embora frequentemente benigna, pode ocasionalmente indicar condições sérias que demandam investigação urgente. Reconhecer os sinais de alerta permite a identificação precoce de situações potencialmente graves.
A presença de febre associada ao quadro doloroso levanta suspeita de processos infecciosos vertebrais. Infecções como discite, osteomielite ou abscessos epidurais requerem tratamento antibiótico imediato e, eventualmente, drenagem cirúrgica.
Perda de peso inexplicada acompanhando dor na lombar progressiva pode sinalizar processos neoplásicos. Tumores primários da coluna ou metástases ósseas de neoplasias em outros órgãos manifestam-se com dor persistente que não melhora com repouso.
Atenção: sinais que não devem ser ignorados
História de trauma significativo, especialmente em idosos ou pessoas com osteoporose, aumenta o risco de fraturas vertebrais. Quedas aparentemente simples podem resultar em fraturas de compressão, que necessitam tratamento específico.
Déficit neurológico progressivo, como fraqueza crescente em membros inferiores ou alterações sensitivas ascendentes, indica uma possível compressão medular que pode evoluir para paraplegia se não tratada prontamente.
Sintomas constitucionais como sudorese noturna, calafrios e mal-estar generalizado associados ao quadro clínico sugerem processos sistêmicos que requerem investigação abrangente.
Populações de risco que merecem atenção especial
Pacientes imunossuprimidos, seja por doenças como HIV ou pelo uso de medicamentos imunossupressores, apresentam maior vulnerabilidade a infecções vertebrais atípicas que podem ter apresentação insidiosa.
Indivíduos com história de câncer prévio devem sempre ter a possibilidade de metástases ósseas considerada quando desenvolvem dor na lombar, mesmo anos após o tratamento oncológico.
Usuários de drogas intravenosas constituem grupo de alto risco para infecções vertebrais bacterianas, especialmente por Staphylococcus aureus, que pode disseminar-se pela corrente sanguínea.

Dor na lombar: quando procurar avaliação com médico especialista
Saber o momento adequado de procurar avaliação especializada pode fazer diferença significativa no desfecho do tratamento. Embora muitos episódios de dor na lombar resolvam-se espontaneamente, determinadas situações beneficiam-se da expertise de um ortopedista ou neurocirurgião especializado em coluna.
Dor que persiste por mais de seis semanas apesar do tratamento conservador adequado justifica avaliação especializada. Este período permite que a maioria dos quadros agudos autolimitados resolva-se, indicando que casos persistentes podem ter causas estruturais que necessitam investigação mais detalhada.
A presença de sintomas neurológicos como formigamento, dormência ou fraqueza acompanhando dor na lombar representa indicação clara para consulta com especialista. Estes sinais sugerem comprometimento de estruturas nervosas que podem requerer intervenções específicas.
Situações que se beneficiam de avaliação especializada precoce
Dor noturna intensa que desperta o paciente do sono e não melhora com mudança de posição merece investigação especializada. Este padrão pode indicar processos inflamatórios, infecciosos ou neoplásicos que diferem das causas mecânicas comuns.
Pacientes jovens, abaixo de 20 anos, ou pessoas acima de 50 anos, que desenvolvem dor na lombar pela primeira vez, devem ser avaliados com mais atenção, pois nestes grupos etários aumenta a probabilidade de causas não mecânicas.
Falha em múltiplas tentativas de tratamento conservador, incluindo fisioterapia, medicações e modificações de atividades, indica a necessidade de reavaliação por especialista em coluna que possa oferecer opções terapêuticas adicionais.
Exames complementares e sua indicação
Radiografias simples da coluna lombar constituem o primeiro passo na investigação por imagem, permitindo avaliar alinhamento vertebral, espaços discais e sinais de artrose facetária.
A ressonância magnética representa o exame padrão-ouro para avaliação de partes moles, discos intervertebrais e estruturas neurológicas. Este exame está indicado quando há suspeita de hérnia de disco, estenose de canal ou comprometimento nervoso.
A tomografia computadorizada oferece melhor detalhamento ósseo e está particularmente indicada na avaliação de fraturas, instabilidade vertebral e planejamento cirúrgico em casos selecionados.

O que fazer para aliviar a dor na lombar?
Após a consulta médica e identificação das causas, o profissional pode receitar alguns tratamentos que devem ser seguidos à risca para aliviar a dor lombar, como:
- Uso de medicamentos analgésicos, anti-inflamatórios e relaxantes musculares;
- Sessões de fisioterapia para melhorar a estabilidade das costas e fortalecer a musculatura da região;
- Atentar-se à postura no dia a dia e evitar comportamentos que possam criar pressão na coluna, como levantar muito peso, fazer movimentos bruscos e atividades físicas de alta intensidade;
- Acupuntura e hidroterapia são opções alternativas que contribuem para o alívio da dor.
Endoscopia da coluna
A endoscopia da coluna é um tratamento cirúrgico minimamente invasivo utilizado para tratar dor na lombar quando não há mais o que fazer, pois o paciente não melhorou com o tratamento conservador e há complicações neurológicas. De forma geral, menos de 5% dos pacientes que sofrem de dores nas costas precisam ser operados.
Nessa cirurgia o médico-cirurgião de coluna faz pequenas incisões na área a ser tratada e utiliza um endoscópio, que é um aparelho fino com uma câmera de alta resolução na ponta, para alcançar e visualizar o local exato do problema anatômico.
A câmera transmite imagens em tempo real para um monitor, permitindo que o profissional conduza o procedimento com segurança. Este tipo de intervenção é útil para tratar hérnia de disco e outros problemas neurológicos compressivos.
Durante o procedimento o paciente permanece anestesiado. É comum que receba alta com 4-5 horas após o procedimento e seja liberado para algumas atividades do dia a dia em alguns dias, variando conforme o problema tratado.
A cirurgia minimamente invasiva tem diversas vantagens:
- São necessárias lesões mínimas para alcançar a área a ser tratada, o que ajuda na preservação da musculatura da região;
- Há menos riscos de sangramentos e outras complicações;
- A recuperação é mais rápida e o paciente sente menos dor;
- Menos riscos de infecções no pós-operatório;
- A questão estética também é destacada como uma grande vantagem, pois as cicatrizes são mínimas, diferente do que ocorre em uma cirurgia aberta.
Dor na lombar: o que fazer para se preparar para a infiltração na coluna?
A infiltração para dor na coluna é outro procedimento de grande ajuda nos casos de dor na lombar. Mas o que fazer como preparativos para o procedimento? Essa intervenção pode parecer assustadora em um primeiro momento, mas é exigido apenas que a pessoa fique em jejum por 8 horas e avise ao médico caso faça uso de anticoagulantes.
Nele, o cirurgião de coluna injeta substâncias anestésicas com uma agulha na região da dor. Mas, de forma geral, o procedimento é bem tranquilo e dura de 20 a 30 minutos. O paciente recebe uma sedação no local e não é comum haver queixas de dores durante ou após o procedimento. E o alívio da lombalgia proporcionado por este método pode durar meses.
Considerações finais: abordagem integral do quadro
Compreender as múltiplas facetas da dor na lombar permite uma abordagem mais eficaz e individualizada para cada situação. Desde causas inflamatórias até fatores ergonômicos, como a escolha do colchão, cada aspecto contribui para o quadro geral e oferece oportunidades de intervenção terapêutica. O reconhecimento precoce de sinais de alerta e a busca oportuna por avaliação especializada quando indicado são fundamentais para prevenir complicações e garantir os melhores resultados possíveis.